骨粗鬆症とは
骨が脆くなって骨折しやすい状態を、骨粗鬆症と言います。骨がスカスカになって強度が弱くなった状態です。骨の強度は、骨密度と骨質によって影響します。このため、骨粗鬆症の治療において、骨密度と骨質の双方を高めることが大切になります。以下の危険因子がある方は、骨粗鬆症の発症リスクが高いとされています。心当たりがある方は、まずはご相談ください。
- 喫煙や飲酒習慣がある
- 骨折を何度もしたことがある
- 両親のどちらかが大腿骨近位部骨折したことがある
- 糖尿病・関節リウマチ・甲状腺機能亢進症・45歳未満の早期閉経
骨粗鬆症による骨折
 骨粗鬆症による骨折は、加齢によることがほとんどです。特に、閉経後の女性には多くみられ、腰痛がある、背中が曲がってきた、背が縮んできたなどでお悩みの方は、知らず知らずに骨粗鬆症を発症している可能性があります。また、「いつのまにか骨折」とも呼ばれています。骨粗鬆症による骨折は、年代によって骨折しやすい部位が変わってきます。例えば、50~60代では手首の骨折が多く、年を重ねるごとに腕の付け根、腰椎や胸椎などの背骨、脚の付け根(大腿骨近位部)などが骨折しやすくなります。特に、大腿骨近位部の骨折は手術治療が必要となるため注意が必要です。
骨粗鬆症による骨折は、加齢によることがほとんどです。特に、閉経後の女性には多くみられ、腰痛がある、背中が曲がってきた、背が縮んできたなどでお悩みの方は、知らず知らずに骨粗鬆症を発症している可能性があります。また、「いつのまにか骨折」とも呼ばれています。骨粗鬆症による骨折は、年代によって骨折しやすい部位が変わってきます。例えば、50~60代では手首の骨折が多く、年を重ねるごとに腕の付け根、腰椎や胸椎などの背骨、脚の付け根(大腿骨近位部)などが骨折しやすくなります。特に、大腿骨近位部の骨折は手術治療が必要となるため注意が必要です。
骨粗鬆症の診断
X線検査(腰椎)
骨の変形・椎間板の変性による背骨の変形、圧迫骨折の有無を調べます。
骨密度測定装置(DXA法)
による骨密度検査
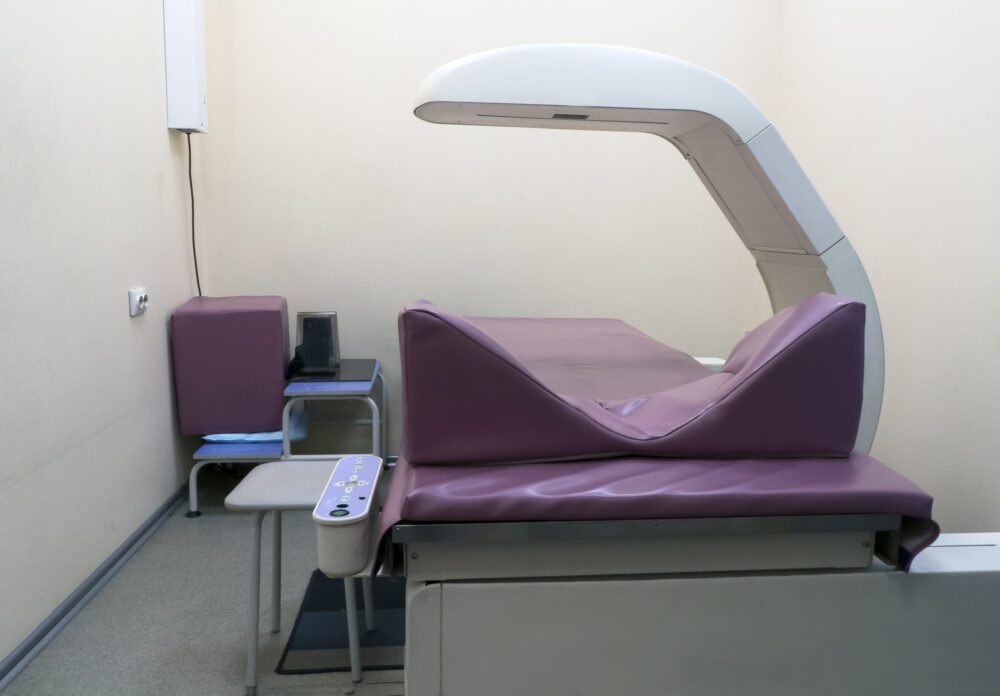 当院では、骨粗鬆症の早期発見・治療を行うべく、国際的な標準法を用いた腰椎と大腿骨頚部の骨密度測定を行っております。
当院では、骨粗鬆症の早期発見・治療を行うべく、国際的な標準法を用いた腰椎と大腿骨頚部の骨密度測定を行っております。
骨密度を測るDXA法は、全身の骨の状態をみる優れた方法です。この方法は二種類のX線を使用し、透過度を分析して骨密度を計測します。検査自体は5分ほどで終わり、誤差が少なく、被曝(ひばく)線量も少ない安全性の高い検査です。
腰椎と太ももの付け根近くの大腿骨の骨密度を測定できます。腰椎の圧迫骨折や大腿骨近位部の骨折は、歩行機能や体力に影響を与え、要介護リスクが高まる重大な問題です。そのため、骨折のリスクが高い箇所の骨密度を測定し、予防と治療に役立てています。
血液検査
現在の骨粗鬆症治療において、骨代謝マーカーの測定は極めて重要です。これにより、骨の新陳代謝に異常がみられるかどうかが判断できます。
骨代謝マーカーが基準値よりも悪い場合、骨密度の低下スピードが速いことが示唆され、骨密度の数値に関わらず、骨折リスクが高い状態であることが分かります。治療は、患者様の骨の状態に応じて行われます。
近年では、内服薬よりも効果が高いとされる皮下注射や点滴注射の薬が次々に開発されています。これらの新しい治療法は、骨粗鬆症の進行を抑制し、骨の健康をサポートするために利用されています。
骨粗鬆症の治療
食事療法
 栄養バランスのとれた食事を心がけ、塩分や脂肪分の摂取量を抑えるようにしてください。1日に700~800mg以上のカルシウムを摂取し、ビタミンDやビタミンKも忘れずに摂るようにしましょう。
栄養バランスのとれた食事を心がけ、塩分や脂肪分の摂取量を抑えるようにしてください。1日に700~800mg以上のカルシウムを摂取し、ビタミンDやビタミンKも忘れずに摂るようにしましょう。
カルシウムの不足は骨粗鬆症だけでなく、血管などの組織に逆に体内のカルシウムが増えることで糖尿病や動脈硬化、高血圧などのリスクも高まります。骨粗鬆症患者では、動脈硬化による冠動脈疾患や心臓病のリスクも増加することがあります。そのため、骨の健康を保つためにはカルシウム以外の栄養素(ビタミンDやビタミンKなど)も積極的に摂取することが重要です。
特に制限すべき食品はありませんが、カフェインやアルコールの過剰摂取には注意してください。アルコールの過剰摂取はカルシウムの吸収を妨げ、尿とともにカルシウムが排泄されるリスクを高めます。同様に、カフェインもカルシウムの排泄量を増加させる可能性があります。
おすすめの食品
カルシウム
牛乳・乳製品、小魚、緑黄色野菜、大豆・大豆製品
ビタミンD
サケ、ウナギ、サンマなどの魚類、きのこ類
ビタミンK
納豆、緑色野菜、果物
運動療法
適度な運動は骨密度を増やし、丈夫な骨を形成するのに役立ちます。特に筋力トレーニングは体を支える力やバランス感覚を向上させ、転倒リスクを減らすのに効果的です。
バランス感覚が改善されれば、ふらつきが減り、転倒リスクも低減します。そのため、骨粗鬆症の治療において運動療法は非常に重要です。ハードな運動をする必要はなく、週に数回の散歩でも十分です。大切なのは、無理をせず、コツコツと継続できる範囲で運動を習慣化することです。
また、脊椎の骨折を予防するためには、背筋を鍛えるトレーニングが効果的です。
薬物療法
 患者様の持病や体調、検査結果を考慮した上で、投薬の適否を検討します。骨粗鬆症治療には、骨の吸収を抑制する薬や骨の形成を促進する薬が主に使用されます。さらに、骨密度を高めるための補助的な薬も使用します。
患者様の持病や体調、検査結果を考慮した上で、投薬の適否を検討します。骨粗鬆症治療には、骨の吸収を抑制する薬や骨の形成を促進する薬が主に使用されます。さらに、骨密度を高めるための補助的な薬も使用します。
薬の効果は個人差があり、副作用が出たりすることもあります。定期的な受診と検査を通じて、薬の効果を見極めながら治療を継続することが重要です。
| 骨吸収抑制薬 | 抗RANKLモノクローナル抗体製剤、ビスホスホネート製剤、SERM製剤 |
| 骨形成促進薬 | PTH(副甲状腺ホルモン)製剤、抗スクレロスチン抗体製剤 |
| 栄養を補助する薬 | ビタミンD、ビタミンK製剤など |
骨粗鬆症のよくある質問
痛みがなくても治療をしたほうがいいですか?
骨粗鬆症は痛みを伴わず進行することが一般的です。実際の痛みは、骨折が発生した時に初めて感じることが多いです。骨折が治癒すると痛みは緩和されますが、骨粗鬆症自体が改善されたわけではありません。
骨折を経験した場合、再び同じような骨折をする確率が高まります。そのため、骨折を経験した患者様は特に、治療を継続することが重要です。骨粗鬆症の進行を抑え、再発を防ぐためにも、定期的な治療や検査が必要です。
骨粗鬆症になりやすい人はどんな人ですか?
家族に骨粗鬆症の方がいる場合は、そうでない場合よりも骨粗鬆症のリスクが高くなるため注意が必要です。遺伝要因は骨粗鬆症の発症に影響しますが、家族との共通した生活習慣や食事内容、運動量なども関係しています。
特に痩せ型の方や早期に閉経した方は、骨粗鬆症のリスクが高まります。女性の場合、閉経までは女性ホルモンが骨密度を保護する働きをしていますが、閉経後はホルモンが減少し、骨の老化が進行しやすくなります。また、若い時に過度なダイエットを行った方も骨粗鬆症のリスクが高くなる傾向があります。
検査はどのタイミングですればいいですか?
女性の場合は閉経後に骨密度が減少してしまうため、50歳以上の方は1度骨密度検査を受けることをお勧めしております。








